VALORACIÓN DEL DOLOR
La valoración del dolor en el niño es una tarea difícil de realizar, ya que no trasmite su dolor y sus características de manera clara y sencilla como el adulto joven.
1. El papel de los padres:
En primer lugar, los padres juegan un importantísimo papel para la valoración y descripción del dolor en su hijo pequeño. Son las personas que mejor le conocen y más tiempo han pasado con él, por lo que interpretan mucho mejor cualquier gesto o llanto.
2. Escalas objetivas:
Nos pueden ayudar a valorar el grado e intensidad de dolor de manera objetiva la hemodinámica (tension arterial ritmo cardiaco etc.) del paciente. El niño que presente taquicardia e hipertensión arterial podria ser un niño con dolor. No podemos olvidarnos del llanto, llorar para un niño, podría considerarse un 'signo' de dolor.
3. Escalas subjetivas:
Podemos considerar como medios subjetivos de valoración del dolor la expresión facial, la colocación del cuerpo (movimientos de retirada al tocarle del brazo o no moverlo, por ejemplo),
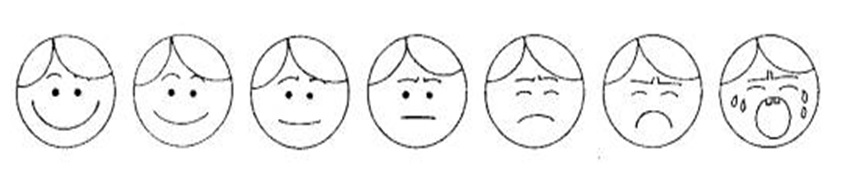
la gesticulación, los miedos y la expresión de la cara.
Es importante tener en cuenta los variables del paciente en cada caso y su ámbito social.

CAUSAS DEL DOLOR
Las causas del dolor en pediatría pueden ser múltiples. Entre otras, en primer lugar la cirugía. Un niño post-operado presentará dolor prácticamente siempre, y hay que tratarlo. Es muy frecuente también el dolor abdominal, que suele ser debido, en muchos casos, a infecciones de las vías respiratorias. Los dolores músculo-esqueléticos son debido en gran parte de los casos a traumatismos (caidas, golpes etc.) o tumores (mucho menos frecuente). Destacar también el dolor torácico, que suele ser intenso y muchas veces de causa idiopática o psicógena.
MANEJO TERAPÉUTICO
La administración de medicamentos en niños reviste unas características especiales, derivadas tanto de la inmadurez física y psicológica como de las diferencias anatomofisiológicas y metabólicas entre éstos y los adultos; así pues no puede considerarse al niño como un adulto pequeño.
Existen diferentes factores fisiologicos que influyen a la hora de administrar un farmaco son, por ejemplo; en la lactancia, existe una mayor proporción de agua, una barrera hematoencefálica inmadura, enzimas hepáticas (higado) con actividad reducida, menor filtración glomerular (riñon)... todo esto influirá en la distribución, metabolismo y excreción de los fármacos.
Lo importante es conocer las diferencias clínicamente significativas de los parámetros farmacocinéticos y farmacodinámicos del niño respecto al adulto para el medicamento en cuestión e identificar características fisiopatológicas, edad, peso, superficie corporal, condiciones metabólicas y patológicas. Esta es funcion exclusiva de su medico, por tanto nunca administre farmacos sin consulta previa.
TRATAMIENTO
El tratamiento del dolor en pediatría es complejo y se trata de lograr confort para el niño con el menor riesgo posible. Tratando esto, queramos o no, conseguimos que la familia, fundamentalmente los padres, estén tranquilos, descansen y por tanto, acompañen mejor a su hijo.
Los objetivos van encaminados a:
1. calmar el dolor para que duerma
2. calmar el dolor en reposo
3. calmar el dolor en movimiento
Tenemos a nuestra disposicion tanto tratamientos con farmacos y tecnicas sin medicamentos.
Tratamientos no farmacológicos:
1. Distracción: conseguir que presten atención hacia algo que le agrade, dibujos,música...
2. Estimulación cutánea:masaje, calor, frío..
3. Hipnosis: conseguir un estado de relajación y un entorno tranquilo para que puedan descansar y dormir.
4. Relajación: respiración profunda y relajación para disminuir el estrés y ansiedad.
5. Acupuntura: restablece y equilibra el flujo de la fuerza vital
6. Refuerzo positivo: aumenta la autoestima del niño al estimular de manera positiva su capacidad para tolerar el dolor.
Tratamiento farmacológico:
Utilizar el esquema analgésico según intensidad de dolor de la O.M.S.
1. Dolor leve: AINE +/-coadyuvantes
2. Dolor moderado: opioides débiles+ AINE +/-coadyuvantes
3. Dolor severo: opioides fuertes+ AINE +/- coadyuvantes
-Si hay presencia de dolor neuropático (tipo de dolor por daño del sistema nervioso), aunque parezca mentira, es necesario usar los fármacos antidepresivos, anticonvulsionantes, corticoides y otros.
-La vía de elección es la oral, por ser la más confortable,segura y barata.
-Las analgésicos deben ser administrados de forma regular para prevenir el dolor, y no cuando 'tenga dolor'.
No hay que tener miedo al uso de los opioides en los pacientes pediátricos. Si tienen dolor, sobre todo si es severo, hay que tratarlo y recurrir a lo que le alivie. Éstos fármacos bien utilizados y controlados, no tienen porqué dar complicaciones.
PRIMER ESCALÓN ANALGÉSICO
PARACETAMOL
ASPIRINA,
ACETIL SALICILATO DE LISINA
IBUPROFENO
NAPROXENO
DICLOFENACO
METAMIZOL
KETOROLACO
- Drogas de acción analgésica-antipirética-antiinflamatoria
- Buena absorción oral
- Gastroerosivos, pueden dañar la mucosa del estomago, y aumentan la tendencia al sangrado (excepto paracetamol)
- Útiles en dolores articulares, musculares, dentarios, cefaleas y en las primeras fases del dolor en el enfermo oncológico.
- Tienen techo analgésico, no alivian mas el dolor aunque aumentemos la cantidad de farmaco.
PARACETAMOL: EL DE ELECCIÓN
Via oral: 10-15 mg./Kg./4 h. (500-650 mg. en adulto)
Via rectal: 15-20 mg./Kg:/4 h.
PREPARADOS COMERCIALES MAS COMUNES EN ESPAÑA:
Apiretal ® 100 mg./ml.
Gelocatil ® comp. 650 mg.
Termalgín ® comp. 500 mg.
Febrectal ® sup. Lactantes 150 mg.
Niños 300 mg.
Adultos 500 mg.
ASPIRINA:
VO: 10-15 mg./Kg./4 h. (500 mg. en adulto)
PREPARADOS:
Aspirina infantil ® comp. 125 mg.
AAS ® comp. 100 mg.
ADIRO 200 ® comp. 200 mg.
ADIRO ® comp. 500 mg.
ACETIL SALICILATO DE LISINA:
VO: 500 mg. de aspirina= 900 mg de AS de lisina
PREPARADOS: Solusprín ® sobres 1g.
Solusprín inf. ® sob. 250 mg.
IBUPROFENO:
4-10 mg./Kg./6-8 h. (400 mg. en adulto)
PREPARADOS:
Dalsy ® 20 mg./ml.
Altior ® comp. 200 mg.
Neobrufén 400 ® gragea de 400 mg. / Neobrufén sup. ® sup de 500 mg.
NAPROXENO:
5-7 mg./Kg./8-12 h. (500 mg./12 h. en adulto)
PREPARADOS:
Naprosyn ® sobres 500 mg. Y sup. 500 mg.
DICLOFENACO: 0.2-1 mg./Kg./8 h. (50 mg en adulto)
PREPARADOS:
Voltarén ® comp. 50 mg. Y sup. 100 mg.
METAMIZOL: Fármaco de rescate, pero también puede utilizarse pautado
IM/IV: 25-50 mg./Kg./6-8 h. (2 g. en adulto)
PREPARADOS:
Nolotil ®
sup. infantil 500 mg.
sup. adulto 1 g.
Cápsulas 575 mg.
Inyectable 2 g. (5 ml.)
KETOROLACO: IM/IV: 0.4 a 1mg./Kg. una dosis y luego 0.2 a 0.5 mg./Kg./6 h.
PREPARADOS:
Toradol ® inyectable de 10 mg. , inyectable de 30 mg.
SEGUNDO ESCALÓN ANALGÉSICO
PAUTA:
CODEÍNA
DIHIDROCODEÍNA
TRAMADOL
- Pueden asociarse a un fármaco del primer escalón
- Se usan en dolor moderado
CODEÍNA: De primera elección
VO/VR 0.5-1 mg./Kg./4-6 h. (30-60 mg. en adulto).
(no superar 2 mg./kg./4 h.)
PREPARADOS:
Codeisán ® sup. infantil 7 mg.
sup. adulto 30 mg.
comp. 30 mg.
jarabe 1.3 mg./ml.
DIHIDROCODEÍNA: VO: 0.5-1 mg./Kg./4-6 h. (30 mg. en adulto)
PREPARADO:
Paracodina ® solución 2.4 mg./ml.
VO liberación sostenida 60 mg./12 h. en adulto
Contugesic ® comp. 60 mg. (no se pueden partir)
TRAMADOL: Dosis no bien establecida en Pediatría
• No usar en menores de 1 año
• Dosis orientativa en pauta: 1-1.5 mg./Kg./día (en 3 ó 4 dosis)
• 50-100 mg./6 h. en adultos
Rescate SC, IM, IV: 100 mg. Diluido en 50 cc de SS en 30 mn./8h. (Adulto)
PREPARADOS:
Adolonta ® sup. 100 mg.
Adolonta ® cápsulas 50 mg.
Adolonta ® ampollas 100 mg.
TERCER ESCALÓN ANALGÉSICO
MORFINA
MEPERIDINA
METADONA
- La vía de elección será siempre la oral
- El fármaco de elección es la morfina. Ningún otro lo supera en seguridad/eficacia
- Indicados en el dolor moderado/severo con o sin un no opiáceo
- No existe un rango de dosis fijo, por lo que la dosis puede escalarse hasta conseguir alivio del dolor a condición de que no aparezca la toxicidad limitante: la depresión respiratoria.
MORFINA ORAL: Inicio 0.3-0.5 mg./Kg./4 h. (Adulto 5-20 mg./4 h.)
PREPARADO: Soluciones a diversas concentraciones preparadas con Cloruro mórfico al 1%
MORFINA ORAL DE LIBERACIÓN SOSTENIDA
Dosis 0.3-0.6 mg./Kg./12 h. o dosis diaria de morfina /2 = dosis de morfina de liberación sostenida /12 h.
PREPARADO:
MST CONTINUS ® comprimidos 10, 30, 60 y 100 mg. (NO SE PUEDEN PARTIR NI MACHACAR).
MORFINA PARENTERAL (Intramuscular/ Intravenosa)
RESCATE SC, IM: 0.1-0.15 mg./Kg./4 h (adulto 5-20 mg./ 4h.)
RESCATE IV: 0.08-0.1 mg./Kg./2-3 h. (Adulto 5-10 mg.)
Si hay que convertir la dosis oral en parenteral por intolerancia gástrica, vómitos o no accesibilidad, se deberá dividir la dosis diaria oral previa por 3 y repartirla en 4 dosis cada 6 horas por vía SC o IM. Si se emplea la vía IV de forma pautada, hacerlo en perfusión continua. En estos casos las dosis de rescate son 1/4 -1/6 de la dosis diaria total.
PREPARADO: Cloruro mórfico al 1%: 10 mg. por ampolla.
MORFINA IV CONTINUA: 0.025 A 0.1 mg./Kg./h. que puede irse aumentando (en ocasiones hasta 2 mg./Kg./h).
METADONA: Potencia equivalente a la morfina (1mg.=1mg.)
VO: 0.1 mg./Kg./dosis cada 4-12 h. (Adultos 2.5-10 mg./dosis)
SC/IV: 0.1 mg./Kg./dosis cada 4h. Inicialmente, luego cada 6-12 h.
PREPARADOS:
Metasedín ® comp. 5 mg.
Metasedín ® ampollas 10 mg.
MEPERIDINA: Potencia más baja que la morfina (1mg.=8 mg.)
IM/SC: 0.8-1.3 mg./Kg./dosis cada 3-4 h.
IV: 0.8- 1 mg./Kg./dosis cada 2 h.
VO: 1-2 mg./Kg./dosis cada 3-4 h.
PREPARADOS:
Dolantina ® ampollas 100 mg. (2 ml.)
COADYUVANTES
- No son drogas de acción estrictamente analgésica
- Resultan útiles para aliviar el dolor en síndromes dolorosos específicos o para tratar síntomas relacionados con el tratamiento analgésico
CORTICOIDES:
-Dexametasona en hipertensión intracraneal, compresión plexos nerviosos, compresión espinal o de nervios periféricos
-Prednisona o Metilprednisolona en metástasis óseas
ANTIDEPRESIVOS: En dolor neuropático: postherpético neuropatía por Vincristina
Invasión nerviosa
En insomnio
ANTICOMICIALES: CARBAMAZEPINA o clonazepam, Fenitoína o Valproico en dolor neuropático
NEUROLÉPTICOS: Clorpromazina. Para efectos colaterales (náuseas, vómitos) y en el niño "combativo".
ANSIOLÍTICOS: En ansiedad, espasmos musculares y trastornos del sueño.
Diazepam, Lorazepam.
ANTIHISTAMÍNICOS: Para efectos colaterales (náuseas, prurito).